


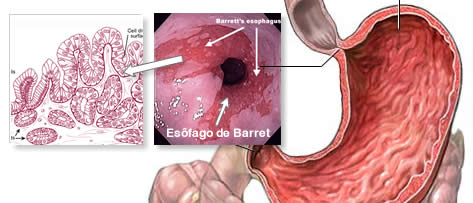

O esôfago de Barrett é o nome dado a uma alteração do tecido mucoso da parte final do esôfago (próximo ao estômago), também chamada de metaplasia intestinal. O esôfago de Barrett decorre da persistência do refluxo gastroesofágico, que leva a uma adaptação da mucosa do esôfago em resposta à agressão do suco gástrico refluído (em geral ácido), tornando esta mucosa mais resistente ao líquido ácido agressor. Tem grande importância devido a sua relação com o desenvolvimento do câncer de esôfago (adenocarcinoma de esôfago).
Há uma variação quanto a extensão da lesão esofágica e que está diretamente relacionada à severidade do refluxo, podendo caracterizar o que se denomina esôfago de Barrett curto (“short”) ou longo (“long”). Ou seja, quanto maior a intensidade do refluxo gastroesofágico, maior a tendência ao aumento da área comprometida. Os esôfagos de Barrett curtos (menor de 3cm) têm uma incidência de displasia, que é uma alteração celular pré-maligna, menor do que os longos (maior que 3cm), o que também ocorre em relação ao câncer de esôfago. No entanto, independentemente das dimensões das lesões e riscos associados, o esôfago de Barrett deve ter acompanhamento regular.
O esôfago de Barrett é uma alteração geralmente diagnosticada durante a endoscopia digestiva e confirmado através de biópsias da região acometida. Como o refluxo gastroesofágico se associa firmemente com o esôfago de Barrett, nos quadros de queimação retroesternal (no tórax) crônica, é importante que os pacientes sejam submetidos a endoscopia digestiva para avaliação esofágica. Quanto à epidemiologia da doença, o esôfago de Barrett ocorre mais frequentemente em adultos de média idade (55 anos) e idosos, acometendo duas vezes mais homens que mulheres, com uma incidência na população geral de 0,9 a 4,5%. Este tipo de lesão não causa sintomas, e quando estes estão presentes são associados ao refluxo gastroesofágico, caracterizados principalmente por queimação e regurgitação. A estimativa anual de cânceres de esôfago originários em pacientes com esôfago de Barrett varia de 0,2 a 2%, e apesar do risco de desenvolvimento tumoral ser 30 vezes maior que na populção geral, o risco absoluto é relativamente pequeno. Por isso, os paciente com esôfago de Barrett devem ter acompanhamento médico contínuo, mas não devem de forma alguma desenvolver angústia exagerada em relação ao diagnóstico.
O tratamento do esôfago de Barrett se orienta em três cuidados principais: o tratamento do refluxo gastroesofágico, o acompanhamento endoscópico, e o tratamento das complicações da lesão esofagiana (displasia). Em relação ao tratamento dos sintomas de refluxo, eles não se alteram em relação aos casos de refluxo com ou sem esôfago de Barrett. Estas medidas incluem melhoria dos hábitos alimentares, perda de peso e, principalmente, medicações que diminuam a acidez gástrica de forma efetiva. A cirurgia é uma opção para o tratamento do refluxo, mas deve ser realizada em casos severos e de difícil tratamento medicamentoso, já que a realização da cirurgia não diminui a incidência do câncer esofágico.
Em relação ao acompanhamento endoscópico dos casos de esôfago de Barrett, ele tem como principal intenção diagnosticar o quanto antes as alterações celulares pré-malignas, como a displasia A displasia, que é uma alteração celular mais grave que a metaplasia (esôfago de Barrett), fornece subsídios às células esofágicas para que estas se malignizem, ou seja, se tornem células cancerígenas. As displasias são classificadas em baixo e alto grau. As displasias de baixo grau (poucas alterações celulares) devem ser acompanhadas de forma muito próxima com endoscopias anuais, sendo realizadas biópsias seriadas da região comprometida. Por outro lado, a dispasia de alto grau (muitas alterações celulares) pode necessitar da retirada desta mucosa por endoscopia (mucosectomia) ou técnicas ablativas, e nos casos com comprometimento mais extenso até mesmo a retirada do esôfago acometido (esofagectomia) pode ser indicada.
Dados do autor:
Dr. Fernando Valério
Gastroenterologista, Nutrólogo e Proctologista
São Paulo, SP
Consultas: particulares e Omint
Postado por:
Dr. Fernando Valério
![]() DOENÇAS, EXAMES e TRATAMENTOS Dr Fernando Valério Esofagite Eosinofílica Esôfago de Barrett Gastroenterologia Refluxo Gastroesofágico e Hérnia de Hiato
DOENÇAS, EXAMES e TRATAMENTOS Dr Fernando Valério Esofagite Eosinofílica Esôfago de Barrett Gastroenterologia Refluxo Gastroesofágico e Hérnia de Hiato