O que é?
A doença hemorroidária é a dilatação anormal das veias do canal anal, veias estas chamadas de hemorróidas por alguns. Particularmente, prefiro chamar estas estruturas vasculares de plexos venosos, para qua não ocorra confusão de nomenclatura entre a anatomia normal e a doença. Esta dilatação ocorre provavelmente por um aumento do fluxo sangüíneo da região e pela perda da fixação destas veias à parede do canal anal.
Os sintomas da doença hemorroidária são algumas das queixas mais comuns da civilização moderna, e acredita-se que pelo menos 50% dos indivíduos com idade acima dos 50 anos já tenha experimentado algum sintoma relacionado a hemorróida durante a vida. Mesmo em pessoas jovens, com idade entre 20 e 40 anos, os sintomas de hemorróida podem estar presentes em 20% deste grupo etário. Ambos os sexos são afetados igualmente. A grande maioria das pessoas utiliza-se de medicamentos e pomadas comercializados comumente quando surgem os primeiros sintomas, e quando esta tentativa de tratamento inicial não obtém sucesso, o médico é procurado, principalmente nos casos mais severos.
Anatomia
O canal anal apresenta três mamilos hemorroidários, que são plexos venosos (conjunto de veias), responsáveis pela drenagem do sangue da região anal. Estes mamilos também têm como função proteger o canal anal de algum trauma durante a evacuação, trabalhando como um amortecedor. Além disso, os mamilos são responsáveis por 15 a 20% da continência fecal, já que ocupam um espaço importante no canal anal.
A dilatação das veias destes mamilos é conhecida como hemorróida.
Tipos de Hemorróidas
As hemorróidas são classificadas de duas formas: quanto a sua localização (interna ou externa) e quanto ao seu grau (1º, 2º, 3º e 4º graus).
As hemorróidas externas são aquelas que surgem do plexo hemorroidário inferior, ou seja, estão localizadas fora do canal anal. Estas hemorróidas apresentam como sintoma mais comum a dor, geralmente causada por ulceração ou trombose (formação de um coágulo dentro das veias).
As hemorróidas internas são aquelas que surgem do plexo hemorroidário superior, ou seja, ocorrem dentro do canal anal. Este tipo de hemorróida tem como sintomas principais o sangramento às evacuações, o prolapso hemorroidário (saída dos mamilos para fora do canal anal no momento da evacuação), ulceração e trombose.
A classificação quanto ao grau da hemorróida é utilizada apenas para as hemorróidas internas, já que se relaciona ao prolapso hemorroidário. No entanto, esta classificação é extremamente importante, pois é nela que se baseia o tipo de tratamento que será realizado, sendo este clínico, ambulatorial ou cirúrgico. No Grau I, o paciente apresenta um aumento no número e tamanho das veias hemorroidárias, mas não há prolapso. No Grau II, os mamilos hemorroidários se apresentam fora do canal anal no momento da evacuação, mas retornam espontaneamente para o dentro do canal anal. No Grau III, também ocorre o prolapso hemorroidário, mas este necessita de ajuda manual para o seu retorno para o canal anal. O Grau IV apresenta um prolapso hemorroidário permanente e irredutível, o que traz extremo desconforto ao paciente.
De acordo com esta classificação, defino a conduta a ser tomada em meus pacientes. Para os pacientes com hemorróida grau I, adoto tratamento clínico, com ênfase na dieta. Para os pacientes com graus II e III, utilizo procedimentos ambulatoriais, ou seja, realizados no próprio consultório no momento da consulta médica. Apenas no grau IV, há uma indicação formal de cirurgia. Sendo assim, tenho como rotina, sempre tentar oferecer um tratamento menos agressivo aos meus pacientes, deixando a cirurgia como a última opção (com exceção do Grau IV, em que esta é uma regra).
Exame
O exame proctológico consiste de três passos: inspeção, toque retal e anuscopia. A inspeção anal é a observação externa do ânus, e esta permite a visualização das hemorróidas externas, assim como das hemorróidas internas prolapsadas. O toque retal tem como objetivo a avaliação da musculatura do ânus, denominada esfíncter anal, além da avaliação de lesões do canal anal. A anuscopia é um exame importante em que se introduz um aparelho (anuscópio) no ânus para a observação interna do canal anal, e é realizado em poucos segundos e sem dor quando procedido por médico habilitado.
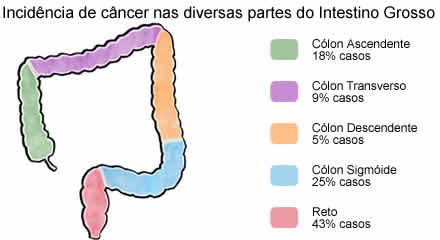
A colonoscopia (endoscopia do intestino grosso) não é indicada para a avaliação da doença hemorroidária. No entanto, em pacientes com mais de 50 anos e/ou queixa de sangramento anal, principalmente em famílias com história de câncer do intestino grosso, a colonoscopia deve ser realizada, independentemente do diagnóstico de hemorróida. A presença das hemorróidas não exclui a possibilidade de câncer de intestino, e é por isso que todas as pessoas com sangramento anal devem procurar um médico, já que este é o profissional capaz de oferecer o diagnóstico e tratamento adequados.
Sintomas
Os sintomas mais comuns das hemorróidas internas são o sangramento, o prolapso e a dor. O sangramento está associado à evacuação, não misturado às fezes e cor vermelho “vivo”. O prolapso hemorroidário, que é a saída dos mamilos hemorroidários no momento da evacuação, foi descrito detalhadamente na Classificação. A dor é um sintoma menos comum na hemorróida interna, e em geral está associado a trombose hemorroidária e a gangrena.
As hemorróidas externas apresentam como principais sintomas a dor e o abaulamento, principalmente, quando associados à trombose. Este abaulamento se caracteriza por uma nodulação azulada ou vinhosa, e dolorosa ao toque. Dependendo do tamanho desta trombose externa, ela poderá ser tratada clinicamente ou com excisão (ressecção) local.
O prurido anal (coceira) também é um sintoma comum, e muito associado às hemorróidas.
Tratamento Clínico
O tratamento clínico consiste de cuidados locais a orientação com a dieta, e tem sucesso na maior parte dos pacientes sintomáticos e com queixas de sangramento, irritação e ardência, além do prurido. Deve-se sempre lembrar que o tratamento dever ser prescrito por médico, após avaliação individual de cada caso. Localmente, o paciente deverá realizar higiene anal somente com água, sem a utilização de papel higiênico, banhos de assento com água morna para que haja um efeito anti-inflamatório, e utilizar pomadas analgésicas e anestésicas. Quando o prurido anal e irritação são intensos, podem ser utilizados cremes e pomadas a base de corticóides. Nos casos com dor anal forte, como ocorre na trombose hemorroidária, os analgésicos por via oral também podem ser utilizados.
A dieta deverá ser rica em fibras e com boa hidratação, para que as fezes se tornem mais pastosas, e desta forma, traumatizem menos a região anal. Deve-se lembrar que utilização de fibras colabora muito na resolução do sangramento anal, mas é muito pouco eficaz no tratamento do prolapso. Nos casos de trombose ainda podem ser utilizados medicamentos que aumentem o tônus do plexo venoso e a sua permeabilidade, fazendo com que o fuxo sanguíneo seja incrementado nas veias obstruídas pelos coágulos, com consequente diminuição do volume das hemorróidas comprometidas.
Tratamento Ambulatorial
O tratamento ambulatorial consiste na resolução do quadro hemorroidário no consultório médico, e é indicado para aqueles pacientes que não apresentaram melhora com as medidas clínicas usadas habitualmente. Este tipo de tratamento traz como vantagens a comodidade de não necessitar de internação hospitalar, a rapidez com que os procedimentos são realizados, os bons resultados, e a ausência da dor pós-operatória.
Existem várias formas de tratamento ambulatorial para hemorróidas internas: ligadura elástica, escleroterapia (injeção de substância esclerosante), crioterapia (congelamento da hemorróida), coagulação infravermelha e laser. Quanto às hemorróidas externas, com exceção dos casos de trombose, elas não necessitam de tratamento ambulatorial ou terapia cirúrgica.
Em meu consultório utilizo a ligadura elástica como método de escolha para o tratamento de hemorróidas internas, já que este é o procedimento ambulatorial mais aceito na literatura médica mundial para o tratamento do sangramento e do prolapso hemorroidários (graus I, II e III). Além disso, é mais efetivo, apresenta menor taxa de recorrência dos sintomas e apresenta menor número de complicações do que os outros métodos ambulatoriais citados. Os últimos estudos mostram que a ligadura elástica pode até apresentar taxas de recidivas da doença e sintomas maiores que a cirurgia tradicional, mas gera muito menos complicações e dor aos pacientes. A ligadura elástica foi descrita em 1954, e pelas razões citadas acima, além da fácil execução do método, a não necessidade do uso de anestésicos, raras complicações e efetividade comprovada, ainda não foi suplantado por tecnologias mais modernas como o melhor método ambulatorial para o tratamento das hemorróidas.
A ligadura elástica consiste na aplicação de um elástico na região acima dos mamilos hemorroidários (área menos sensível para dor), causando assim, a necrose do tecido ligado e fixação destes mamilos. Desta forma, a hemorróida não precisa ser retirada, e sim fixada no canal anal, o que se chama hemorroidopexia. Quanto ao número de sessões necessárias para o tratamento completo, isto dependerá do número de mamilos comprometidos. Particularmente prefiro tratar um mamilo por sessão, o que gera menor desconforto e menor incidência de complicações. Os resultados com a ligadura elástica são tão positivos, que há uma redução em 80% das indicações de cirurgia, ou seja, a cada dez pacientes, oito se beneficiarão da ligadura elástica. Segundo a literatura médica e a minha experiência pessoal, o índice de satisfação dos pacientes com a ligadura elástica é de 90%, sendo que a chance de cura em uma única aplicação é de 60 a 70%.
Tratamento Cirúrgico
O tratamento cirúrgico é realizado em Centro Cirúrgico, e o procedimento é realizado sob anestesia. O tratamento cirúrgico consiste na ressecção do mamilos hemorroidários, e está indicado nas hemorróidas internas Grau IV, nos casos em que as hemorróidas internas estão associadas às externas, nos casos que evoluem com trombose hemorroidária (devido a dor intensa). Alguns casos em que os procedimentos ambulatoriais não se mostraram efetivos também devem ser submetidos a tratamento cirúrgico.
A cirurgia pode ser realizada de duas maneiras, a técnica convencional ou a técnica com grampeador mecânico. Na técnica convencional, os mamilos hemorroidários são ressecados, e os vasos que causavam o sangramento suturados (ligados). Na técnica com grampeador mecânico, a hemorróida é fixada no canal anal (hemorroidopexia cirúrgica), mas não há ressecção dos mamilos.
A técnica convencional tem como vantagens poder ser aplicada em qualquer tipo de hemorróida, e ser o método mais efetivo no tratamento da doença, com menor taxa de recidiva. No entanto tem como desvantagem a dor de maior intensidade no período pós-operatório. A técnica com grampeador mecânico tem como principal vantagem causar pouca dor no período pós-operatório, e como desvantagem ser restrita a alguns casos selecionados, ser menos efetiva que a cirurgia tradicional, ter complicações cirúrgicas mais graves (como o sangramento), além do retorno dos sintomas ser mais frequente.
No pós-operatório o paciente realiza banhos de assento, utiliza pomadas analgésicas/anestésicas, recebe analgésicos potentes e faz dieta rica em fibras.